Trauma craneoencefálico
Diagnósticos
El diagnostico de las diferentes lesiones en los traumatismos craneales se basa en:
- Herida del cráneo.
- Signos neurológicos persistentes o transitórios.
- Salida de sangre o liquido cefalorraquideo (nariz u oido).
Basándonos en lo anterior podemos dividir a los TCE (fig. 1) en abiertos y cerrados. Los abiertos se consideran aquellos en que hay heridas epicraneanas y los cerrados a los que no las hay.
Los TCE abiertos a su vez pueden ser penetrantes (cuando hay duramadre abierta) o no penetrantes. Las heridas penetrantes pueden ser debido a armas de fuego o por armas blancas. Su tratamiento casi siempre es quirúrgico si hay objetos dentro del cráneo. Clínicamente se observa la presencia de un orificio de entrada y/o salida en el cráneo, pudiendo haber, o no, toma de la conciencia. Su pronóstico depende de las estructuras dañadas a su paso.
Los TCE cerrados se subdividen en TCE simple, conmoción, contusión, las fracturas craneales (las cuales pueden ser abiertas o cerradas) y la compresión cerebral.
Trauma craneal simple (TCS): Se diagnostica cuando ocurre un traumatismo craneal sin pérdida de la conciencia, acompañado o no de una herida epicraneal y/o cefaleas, también suele aparecer un chichón en el área del traumatismo. El examen neurológico es normal. Su recuperación es rápida y espontánea, lo más frecuente es que no presenten complicaciones, y no requiere de tratamiento específico.
- Excoriación: Es la rozadura que sufren la piel y el tejido celular subcutáneo por un mecanismo casi siempre de arrastre.
- Heridas hepicraneanas: Es la lesión de los tejidos que rodean el cráneo, este tipo de heridas se suturan (simple con puntos de mayo) y se les indica antibioticoterapia a estos pacientes, generalmente no se complican si no se asocian a otras lesiones. Estas lesiones producen sangramiento importantes que pueden llevar al paciente a un shock hipovolemico, con la presencia o no de cuerpos extraños y bacterias en la herida que pueden complicarla.
- Hematoma subgaleal: Al producirse el traumatismo craneal puede ocurrir una ruptura de las venas de la galea produciendo un hematoma subgaleal, conocido como chichón. Estos chichones suelen ser dolorosos al encontrarse por debajo del periostio (hematoma subperiostico), si son muy grandes respetan las suturas craneales dando origen al signo de la morcilla. Estos hematomas se reabsorben espontáneamente en el transcurso de varios días, no se recomienda puncionarlos por el riesgo de contaminación séptica.
Conmoción cerebral (concusión): Manifestaciones clínicas de alteración postraumática inmediata de las funciones cerebrales. Las mismas van a estar dadas por perturbación de la conciencia generalmente reversible en un tiempo breve (pocos minutos). Se acompaña de perturbación de la memoria relacionada fundamentalmente con los sucesos anteriores y posteriores al trauma, reversible en las primeras 24 horas, no hay manifestaciones focales. Se caracteriza por la reversibilidad del cuadro sin aparición de manifestaciones neurológicas importantes, aunque suele asociarse con cefalea que puede hacerse intensa, pueden haber algún vómito, vértigos y cierto grado de confusión mental. En la actualidad se considera que la conmoción es provocada por una lesión axonal difusa de poca magnitud.
Conducta: Estos pacientes deben observarse por un periodo de 4 a 6 horas, pues esta lesión pueden ser la antesala de lesiones más graves como pueden ser los hematomas. Posterior a este periodo, si no hay alteraciones neurológicas y el paciente se siente mejor, se puede retirar a su casa siempre bajo la observación por alguna persona de la aparición de signos irritativos del SNC, o signos de focalización (descritos mas adelante).
Contusión cerebral: Hemorragia pequeña en la cresta de las circunvoluciones y la sustancia blanca subcortical, por ruptura de capilares y venas al producirse el impacto; formado en su centro por hemorragia y neuronas dañadas irreversiblemente, y en su periferia por neuronas isquemicas, gliosis astrocitica reactiva y edema. Sus manifestaciones clínicas de lesión del parénquima cerebral, lesión no penetrante, postraumática, visibles en la Tomografía Axial Computarizada (fig. 2), están dadas por pérdida de la conciencia, que puede durar horas o días. Se puede acompañar de signos deficitarios (signos de focalización) y/o irritativos del sistema nervioso, el cuadro es estable en el tiempo.
Esta lesión produce consecuentemente un edema cerebral el cual es mayor en la región de contragolpe que en la del punto del impacto directo. También puede asociarse a hemorragias cerebrales.
Signos deficitarios:
- De movimiento: Hemiplejia, hemiparecia, paralisis de pares craneales, etc.
- De los reflejos: Asimetría de reflejos osteotendinosos; aparición de reflejos anormales (Babinski).
- Sensitivos: anestesias o parestesias de un hemicuerpo.
- Funcionales: Afasia, sensitiva y/o motora., deterioro estable de la conciencia.
Signos irritativos:
- Cefalea sin carácter progresivo.
- Nauseas sin carácter progresivo.
- Vómitos sin carácter progresivo.
- Rigidez de nuca, por irritación meníngea.
- Convulsiones por irritación cortical.
- Agitación psicomotora.
Conducta: Los pacientes con este tipo de lesión requieren ingreso hospitalario en instituciones especializadas, pudiendo ser en una terapia intensiva (según el estado de estos) por un periodo de varios días. El tratamiento se basa fundamentalmente en medidas antiedema cerebral y en anticonvulsivantes fundamentalmente, dependiendo el tiempo de ingreso de la evolución del paciente; pudiendo requerir tratamiento quirúrgico si aumentan de volumen, en horas o días, lo que las hace que se le considere como un hematoma.
Fractura craneal: Es la pérdida de la continuidad del hueso. Pueden ser de la bóveda o de la base; y a su vez, las fracturas de la bóveda pueden ser: lineales, estrelladas o deprimidas. Su principal complicación es la infección.
En el caso de las fracturas lineales o estrelladas, puede comprometerse algún vaso sanguíneo que atraviese las meninges y formarse hematomas intracraneales, con sus consecuentes complicaciones.
Las fracturas deprimidas pueden lesionar estructuras intracraneales, y/o producir efecto de masa, lo que afecta su pronostico. Su tratamiento es quirúrgico (esquirlectomía y limpieza). Son de fácil diagnostico con los rayos x. Las fracturas deprimidas se operan si producen compresión cerebral, generalmente más de 5mm.
Fracturas de base de cráneo: Se producen a menudo por impacto en la región occipital o en los lados de la base cráneo, pueden ocurrir en la fosa anterior, media, o posterior del cráneo.
- La fractura de la fosa anterior se acompaña de rinorrea (epistasis) y/o rinorragia, signo de los ojos de mapache (equimosis y edema en los parpados superiores), anosnia, trastornos de la memoria, de conducta y edema subconjuntival. En la rinorrea el LCR suele ser claro y abundante, sobre todo al sentarse, rico en glucosa, y si dura más de 14 días se puede utilizar la reparación quirúrgica.
- La fractura de base media clínicamente se comporta con otorragia, trastornos de la audición y el equilibrio, pudiendo haber signo de Battle (hematoma retroauricular doloroso, fig. 3), también puede encontrarse parálisis del nervio facial. Se suelen dividir en horizontales o transversales (según el peñasco), pudiendo dar síntomas de la fosa media contralateral o posterior.
- Las fracturas de fosa posterior son las menos frecuentes y las menos diagnosticadas, debido fundamentalmente a la posición y a las capas musculares que la protegen. Se caracteriza por lesión de los pares craneales bajos (del IX al XII).
Para ver este tipo de lesión en los rayos x, suele ser necesario realizarlos con técnica de Hirtz la que habitualmente no se hace por la necesaria hiperextención del cuello, y la potencial lesión cervical de todo politraumatizado. El tratamiento con antibioticoterapia preventivo en estos pacientes es discutido, porque se ha comprobado casi la misma incidencia de infección del SNC en los que se ha usado antibiótico como en los que no.
Conducta: En las fracturas se suele ingresa al paciente por un periodo de 24 a 72 horas con hidratación, a mantener vena, la antibiticoterapia se administra por vía parenteral como medida preventiva de rutina.
Síndrome de hipertensión endocraneana: Ocurre por trastorno de la correlación entre la capacidad del cráneo (continente) y su contenido (encéfalo, sangre y LCR), según la doctrina de Monro-kellie.
Habitualmente después de un traumatismo se produce un edema cerebral que comprime el cerebro, pero lo que verdaderamente produce muerte neuronal es la hipoxia secundaria a la Hipertensión Endocraneana (HTE). Puede producirse por distintas causas como son los hematomas, las fracturas deprimidas, las contusiones cerebrales, tumores, entre otras. El cuadro clínico se comporta de forma progresiva y se caracteriza por:
Signos irritativos:
- Cefalea de carácter progresivo.
- Nauseas de carácter progresivo.
- Vómitos de carácter progresivo.
- Rigidez de nuca.
- Convulsiones.
- Agitación psicomotora.
Signos deficitarios:
- Hemiplejia, hemiparecia, paralisis de pares craneales, etc.
- Asimetría de reflejos osteotendinosos
- Babinsky positivo.
- Afasia sensitiva y/o motora.
- Anestesias o parestesias en un hemicuerpo.
- Deterioro progresivo del estado de conciencia.
- Alteraciones pupilares (disminución del reflejo fotomotor, anisocoria, midriasis bilateral).
- Decorticación-descerebración.
- Alteraciones consecutivas del ritmo respiratorio, según el deterioro céfalo caudal (diencefalo, mesencéfalo, protuberancia, y bulbo): Cheyne-Stoke, hiperventilación, polipnea superficial, ataxia respiratoria, apnea o paro respiratorio.
Los trastornos de la conciencia se consideran el elemento clínico de mayor valor para el diagnostico de la compresión cerebral aguda, aunque en los primeros momentos pueden no estar presentes.
El síndrome de HTE a su vez puede ser agudo, subagudo, o crónico. Agudos en las primeras 24 horas, subagudos después de 24 horas y antes de 2-3 semanas y crónico luego de las 3 semanas de la lesión. La HTE subaguda y cónica tiene un pronostico que suele ser satisfactorio.
A modo general la contusión cerebral es estable en el tiempo, la conmoción es reversible en poco tiempo, y la compresión cerebral tiene un carácter progresivo.
Las entidades más frecuentes son: el hematoma epidural, el hematoma subdural y el intraparenquimatoso.
Hematoma epidural (HE): Es la acumulación de sangre coagulada entre el periostio y la duramadre (fig. 4). Se debe generalmente a heridas epicraneales donde se presentan fracturas con rotura de vasos sanguíneos generalmente arteriales. La zona que más se afecta es la región temporal por compromiso de la arteria meníngea media 80-90%, o sus ramas. Una vez lacerado el vaso la presión sanguínea empuja la duramadre separándola del hueso y provocando un hematoma de forma biconvexa que desarrolla un efecto de masa comprimiendo el parénquima cerebral.
La arteria meníngea media, rama de la maxilar interna, penetra en el craneo por el agujero redondo menor, y deja un surco en la cara interna del craneo, lo que la hace suceptiple de romperse ante una fractura.
En los ancianos y los niños es poco frecuente este tipo de hematomas, debido a la adherencia que existe entre la duramadre y la tabla interna del craneo. otras causas menos frecuentes de HE son por drenaje de forma rápida de LCR en hidrocefalia en niños y jóvenes, los que se producen en la región frontal, el espontáneo causado por arteritis, secundario a complicaciones infecciosas, y por causas venosas.
Constituye una emergencia Neuroquirúrgica, por ser de instalación rápida, aunque puede existir un periodo lucido posterior al trauma.
Conducta: Craniectomia descompresiva de urgencia, pudiendo utilizarse diuréticos osmóticos en lo que el paciente llega al salón de operaciones.
Hematoma subdural (HSD): Es la acumulación de sangre entre la duramadre y la aracnoides. Este puede ser agudo (menos de 24h), subagudo (cuando el sangramiento dura hasta 3 semanas), o crónico (cuando el sangramiento produce los signos en semanas o meses después del traumatismo, por lo que tiene una instalación clínica insidiosa).E HSD crónico puede ser asintomático, siendo mas frecuente en los mayores de 50 años, en los que el trauma puede haber sido banal. Es mas frecuente en la cara laterales de de los hemisferios cerebrales, tiene forma de medialuna, y como todo hematoma intracraneal, dada su amplitud y extensión puede provocar efecto de masa. El complementario por excelencia para su diagnostico es la TAC (fig. 5), donde se una imagen densa en la etapa aguda; isodensa o mixta, en la subaguda; e hipodensa en los hematomas crónicos.
Conducta: Su tratamiento es la evacuación quirúrgica.
Hemorragia intraparenquimatosa: Es el acumulo de sangre dentro del parénquima cerebral, generalmente por ruptura de vasos intracerebrales, su tratamiento generalmente no es quirúrgico, aunque puede serlo según su magnitud o el grado de edema asociado.
Otra de las entidades que con frecuencia se encuentran en un trauma craneal son los politraumas:
Politraumatizados: Son pacientes que presentan lesiones múltiples por varios golpes recibidos, de las cuales, al menos uno, comprometa la vida del paciente. Su atención será dirigida por un cirujano general, aun cuando presenten lesiones craneales. El pronóstico estará en dependencia de los órganos afectados.
Hay que aclarar que en el caso de los pacientes politraumatizados, los de peor pronóstico son sin dudas los pacientes con lesiones craneotorácicas, ya que cualquier lesión pleuropulmonar, puede comprometer la adecuada oxigenación del cerebro produciendo hipoxia y empeorando por esta vía la HTE.
Complicaciones del TCE
Las otras complicaciones que se pueden encontrar en un TCE se pueden subdividir en lesiones a corto y largo plazo. Las encontradas a corto plazo fundamentalmente son:
- Neumocéfalo.
- Hemorragia subaracnoidea.
- Hemorragia intraventricular.
- Aneurisma cerebral traumático.
- Isquemia cerebral.
- Hidrocefalia.
- Lesiones de pares craneales.
- Epilepsia postraumática.
- Higroma subdural.
Las complicaciones que pudieran encontrarse a largo plazo son:
- Psico síndrome pos traumático.
- Fistula de liquido cefalorraquideo
Entre las complicaciones infecciosas que se pueden presentar están:
- Osteomielitis.
- Meningitis.
- Empiema subdural.
- Empiema epidural.
- Absceso Cerebral.
- Aracnoiditis.
Neumocéfalo: No es más que la presencia de aire en el cerebro, diagnosticada por TAC. O por rayos X. Su principal complicación radica en la posible infección, y puede provocar aumento de presión intracraneal.
Conducta: Antibiótico terapia endovenosa preventiva, además de las complicaciones.
Hemorragia subaracnoidea postraumática: Es la presencia de sangre en el espacio subaracnoideo, por ruptura de venas que drenan en los senos venosos. La otra causa que más se presenta es por ruptura de aneurismas cerebrales, pudiendo ser también por malformaciones arteriovenosas, o por salida de sangre de una hemorragia intraventricular hacia las cisternas basales, y en algún por ciento la causa no puede ser precisada. El cuadro clínico esta dado por cefalea repentina, intensa, generalizada, puede estar precedido por una sensación de estallido, nauseas, vómitos, dificultad para realizar cambios de visión, fotofobia, rigidez de nuca, puede haber lesión del III par craneal. La HSA traumática no es fatal en si, y produce menos hidrocefalia que la HSA aneurismática. Para su diagnostico se puede utilizar una punción lumbar.
Conducta: Reposo absoluto en cama e ingreso en un servicio de neurocirugía por la posibilidad de requerir tratamiento quirúrgico, y medidas generales para garantizar la vida del paciente, incluidas el control de la presión intracraneal, analgésicos, y anticonvulsivantes.
Hemorragia intraventricular: Se conoce como tal, a la presencia de sangre en los ventrículos cerebrales, debido a la ruptura de los vasos perforantes y a laceración de la pared ventricular. No es frecuente que cuse una hidrocefalia aguda. Clásicamente se presenta como cefalea de inicio súbito (puede no estar presente según la forma de comienzo y causa), rigidez de cuello, vómitos y letárgica. La tomografía computada de cerebro muestra la hiperdensidad confinada al sistema ventricular (fig. 6), en compromiso y cantidad variable; siendo el llenado total lo que se conoce como hematocéfalo. Su pronóstico es variable, la mortalidad oscila entre el 29 y el 83 %.
Conducta: Se recomiendan medidas generales para el control de hipertensión endocraneana. En el caso del tratamiento quirúrgico existen diversos factores que determinan su elección, que son: el tamaño de la lesión, el número de arterias nutrientes, el grado de compresión cerebral, la localización de la lesión, la importancia funcional del cerebro circundante y el patrón de drenaje venoso.
Aneurisma cerebral traumático: Son dilataciones anormales localizadas en las arterias cerebrales. Representan menos del 1% y generalmente se trata de pseudoaneurismas ya que parte de su estructura es tejido cerebral. En la actualidad se considera que los aneurismas son el resultado de un déficit congénito de la capa muscular de las arterias cerebrales, al que se agrega en etapas postnatales cambios histológicos degenerativos de la pared arterial. Antes de su ruptura los aneurismas cerebrales son asintomáticos, aunque raras veces comprimen estructuras adyacentes, o producen cefalea o procesos embolitos.
Conducta: Requieren de tratamiento quirúrgico siempre que puedan ser diagnosticados.
Isquemia cerebral: Por hipotension arterial (TA sistolica < 90 mmHg), disminucion postraumatica de la presion de perfucion cerebral (PPC), devido a la perdida de la autorregulacion cerebral, o por lesiones vasculares traumaticas.
Conducta: Su tratamiento es similar al de un accidente cerebrovascular de tipo isquemico.
Hidrocefalia postraumática: La fisiopatología no está bien definida, aunque puede estar relacionada con el déficit de la reabsorción de LCR. Las manifestaciones clínicas son similares a los hematomas subdurales.
Conducta: Tratamiento general de la HTE, pudiendo llegar a la puncion ventricular.
Lesiones de pares craneales: Pueden producirse por tensión, contusión, compresión y ruptura de los nervios craneales. Los que con mas frecuencia se lesionan son los nervios faciales y oculomotores, y con menos frecuencia el glosofaríngeo, el vago, y el espinal. La dilatación de la pupila (unilateral), producida por lesión al III par, se conoce como pupila dilatada de Hutchinson.
Conducta: Depende de la causa.
Epilepsia postraumática: Se ha reportado hasta varios años despues de un TCE. Se ha visto en un10 % en los TCE cerrados y en un 40% en lo penetrantes. Aparece generalmente
entre 6 meses y 2 años después del episodio agudo, siendo mucho más frecuente en los pacientes que han sufrido heridas penetrantes.
Conducta: Este tipo de pacientes debe ser remitido al neurologo para un buen dignostico y control de su enfermedad.
Higroma subdural traumatico: Acumulo de LCR en el espacio subdural, por ruptura de la arcnoides, comprotandose clinicamente como un hematoma.
Psico síndrome pos traumático: También llamado Síndrome Postraumático (SPT), o Psicosindome Poscontucional se presenta después de un TCE leve en pacientes que no han hecho reposo y se caracteriza por: fatiga, cefalea intensa global, nauseas, vértigo, irritabilidad, trastornos de la memoria y disminución de la capacidad de concentración, el examen físico de estos pacientes es normal. El SPT puede durar semanas o meses, y ser lo suficientemente fuertes como para causar incapacidad laboral.
Conducta: Para su tratamiento se indica reposo relativo en el hogar, no coger sol, evitar el ruido, no fijar mucho la vista, analgésicos, y antieméticos. Su pronóstico es bueno.
Fistula de liquido cefalo-raquideo: Ya sea por oídos o fosas nasales uni o bilateralmente, son visibles por el examinador y pueden confirmarse al aparecer glucosa en el análisis del fluido.
Conducta: En la mayoría de los pacientes con el simple reposo cierran o cesan, en una rara
minoría es necesaria una intervención quirúrgica.
Osteomielitis: Es una infección ósea aguda o crónica, causada generalmente por bacterias, siendo el Staphyloccocus aureus el principal patógeno en todas las edades, seguido por el Streptoccocus betahemolítico del grupo A. Cuando el hueso está infectado, se produce pus dentro del mismo, lo cual puede causar un absceso, y dicho absceso priva luego al hueso de su suministro sanguíneo. Los síntomas están dados por: dolor en el hueso, hinchazón local, fiebre, náuseas, malestar general, drenaje de pus a través de la piel (en la osteomielitis crónica), pudiendo encontrarse además: sudoración excesiva y escalofrío. Al examen físico es posible encontrar sensibilidad ósea y posiblemente hinchazón y enrojecimiento.
Conducta: Limpieza quirúrgica del hueso necrosado, con gubia.
Meningitis: no es mas que la inflamación de las leptomeninges (piamadre y aracnoides) con afectación del LCR que ocupa el espacio subaracnoideo. Son consecuencia de heridas abiertas. Constituyendo una urgencia entre las infecciones puesto que su tratamiento tardío o incorrecto puede ser fatal. Los principales agentes que la causan son el Haemophilus influenzae, la Neisseria meningitidis (meningococo) y el Streptococcus pneumoniae (neumococo), responsables hasta de un 85 %. Clínicamente se comportan con fiebre, trastornos de las funciones mentales, signos de irritación meníngea, y alteraciones del nivel de conciencia. Los pacientes de peor riesgo son los desnutridos y los alcohólicos. Para su diagnostico existen diferentes métodos, de los cuales el fundamental es el cultivo del LCR, aunque se debe valorar los riesgos y beneficios de una punción lumbar.
Conducta: Los antibióticos mas usados en el tratamiento son las penicilinas, aunque también se les puede asociar corticoides, y anticonvulsivantes.
Empiema subdural: Es una supuración localizada entre la duramadre y la aracnoides. Representa el 15% de las infecciones intracraneales localizadas. Es provocado fundamentalmente por el H. influenzae y S. pneumoniae. Suele haber, en estos casos, fiebre elevada, cefalea intensa y generalizada y vómitos, además de las manifestaciones correspondientes al foco de origen de la infección. Es habitual la presencia de ligeros signos
meníngeos y papiledema. El estado de conciencia puede deteriorarse con rapidez,
entrando el paciente en estado de coma profundo. Para su diagnostico son de mucha utilidad la tomografía computarizada y la resonancia magnética nuclear, esta ultima con muchas mas ventajas.
Conducta: Tratamiento quirúrgico precoz.
Absceso Cerebral: Es una masa de células inmunitarias, pus y otros materiales debido a una infección por bacterias u hongos, con su consecuente inflamación. Clínicamente esta dado por dolor de cabeza, vómitos, cambios en el estado mental (somnolencia, confusión, irritabilidad, etc.), convulsiones, fiebre y escalofríos, disminución de la sensibilidad, disminución en los movimientos, debilidad, afasia; dependiendo del área cerebral afectada. Al examen físico generalmente aparecen signos de hipertensión endocraneana.
Conducta: El tratamiento de esta entidad dependerá de la severidad del momento, pudiendo llegar a considerarse una emergencia quirúrgica según los niveles de presión intracraneal.
Pronóstico
El pronóstico de estos pacientes, aunque difícil, se puede decir que depende de varios factores:
- Herida penetrante o no.
- Tipo de lesión primaria.
- Lesiones secundarias asociadas.
- Velocidad y calidad de las primeras atenciones.
- Diagnostico y evaluación precoz de colecciones hemáticas intracraneales.
- Edad del accidentado.
- Estado del cerebro.
Signos de mal pronóstico son:
- Tensión Arterial Sistólica inferior a 90 mmHg.
- HTE de gran intensidad y sostenida en el tiempo.
- PO2 inferior a 60 mmHg.
ANEXOS

Figura 1: Diagrama del TCE.

Fig. 2: TAC que muestra una contusión cerebral.

Fig. 3: Signo de Battle.

Fig. 4 TAC que muestra un hematoma epidural.

Fig. 5 TAC que muestra un hematoma subdural.
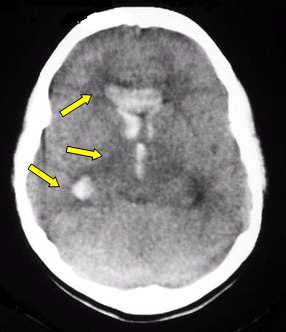
Fig. 6 TAC que muestra una hemorragia intraventricular.
No hay comentarios:
Publicar un comentario